L’arto superiore con la mano alla sua estremità terminale è il vero motore dell’uomo; la struttura che nell’evoluzione ha permesso all’essere umano di manipolare e dominare l’ambiente circostante adattandolo alle proprie necessità. Fastidi, dolori legati a traumatismi o ad altre alterazioni patologiche delle strutture dell’arto superiore possono provocare importanti limitazioni funzionali con severi disagi nella vita quotidiana, lavorativa e ricreativa. Una visita ortopedica adeguata permette di valutare strutture come la spalla, il gomito, il polso e la mano e riconoscere eventuali problematiche ad esse inter-connesse. Il dottor Guastafierro, medico-chirurgo specialista in ortopedia e traumatologia, effettua diagnosi precise ed indica trattamenti idonei per le patologie a carico dell’arto superiore.
Spalla
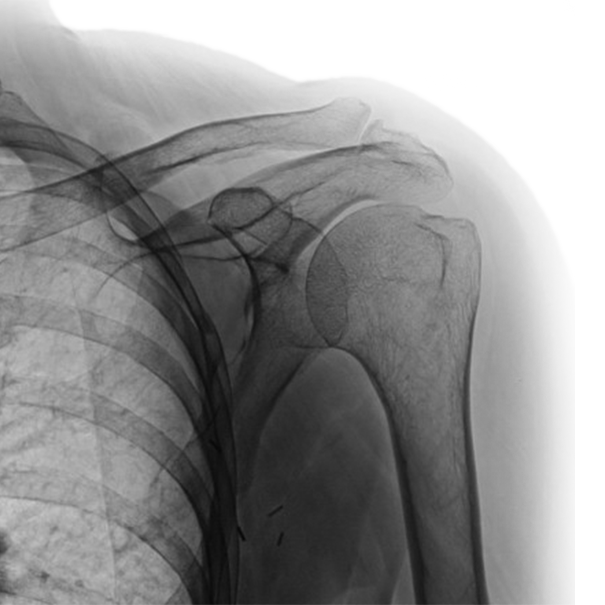
Cuffia dei rotatori La cuffia dei rotatori è un complesso muscolo-tendineo che avvolge la testa dell’omero proprio come fosse una cuffia. Insieme al deltoide, è responsabile di tutti i movimenti della spalla, e una sua compromissione può provocare notevoli limitazioni funzionali e un’intensa sintomatologia dolorosa al paziente che può aumentare nelle ore notturne. La terapia può variare da un approccio farmacologico-riabilitativo, infiltrativo fino a un trattamento di tipo chirurgico generalmente artroscopico di riparazione dei tendini. L’esame obiettivo ortopedico con un’eventuale integrazione strumentale (ecografia e/o risonanza magnetica) permette la corretta diagnosi e il giusto trattamento per questo tipo di problematiche.
La spalla è l'articolazione più mobile del corpo, rappresenta un fulcro essenziale nella catena cinetica impegnata nel sollevamento del braccio, a ruotarlo e ad alzarlo sopra la testa. Questa capacità di movimento è espressione di un insieme di articolazioni che coordinandosi tra di loro finalizzano il movimento, e allo stesso tempo è sempre espressione di un fine equilibrio muscolo-tendineo e legamentoso che, se disturbato, può causare instabilità e quindi portare alla lussazione / dislocazione dell’omero nei confronti della scapola. Una lussazione è uno spostamento permanente delle superfici articolari l'una rispetto all'altra. La lussazione è detta completa se la perdita dei rapporti fra le due superfici è totale, quando invece resta un contatto parziale, si parla di lussazione incompleta o di sublussazione. La lussazione della spalla è la più frequente delle lesioni traumatiche. La sua prognosi è abitualmente favorevole. La lussazione antero-interna è la più frequente.
Artrosi o osteoartrosi è una malattia degenerativa che interessa le articolazioni. È una delle cause più comuni di disturbi dolorosi, colpisce circa il 10% della popolazione adulta generale, e il 50% delle persone che hanno superato i 60 anni di età. Durante il manifestarsi di tale patologia nascono nuovo tessuto connettivo e nuovo osso attorno alla zona interessata. Generalmente sono più colpite le articolazioni più sottoposte a usura, soprattutto al carico del peso corporeo, come le vertrebe lombari o le ginocchia. Esiste una classificazione delle tipologie di artrosi, che si può differenziare a seconda del grado o del comportamento della malattia: Artrosi primitiva, causata da fattori genetici o comunque non dovuta a fattori esterni. Artrosi secondaria, causata da eventi esterni quali ad esempio i traumi, le infezioni o gli interventi chirurgici. Artrosi localizzata, presente a carico di una sola articolazione. Artrosi generalizzata, presente a carico di più articolazioni.